의료진 5명 투입되는 대장암 수술 수가 250만원…도수치료 10회 수준
[9] 실손보험 남용에 병드는 필수의료

서울에 사는 A씨는 최근 무릎 통증으로 강남구에 있는 한 의원을 찾았다. 병원 측은 “도수 치료가 필요한데 피부 시술을 추가하면 그것까지 모두 실손보험이 적용되도록 처리해주겠다”고 했다. 이에 A씨는 도수 치료와 함께 200만원 상당의 피부 시술을 받았고, 피부 시술 비용 일부를 포함 총 300만원을 ‘도수 치료’ 항목으로 처리해 실손보험금을 탔다. 경기 과천에 사는 B씨는 아들(16)의 허리 통증 때문에 동네 소아과를 찾았다. 검사 결과 뼈와 근육에 이상이 없었다. 하지만 병원 측은 “도수 치료로 자세도 교정하고, 아이의 숨은 키도 찾아줄 수 있다”고 했다. B씨 아들은 3년간 총 120여 차례 도수 치료를 받았고, 2000만원 이상을 실손보험으로 보전받았다.
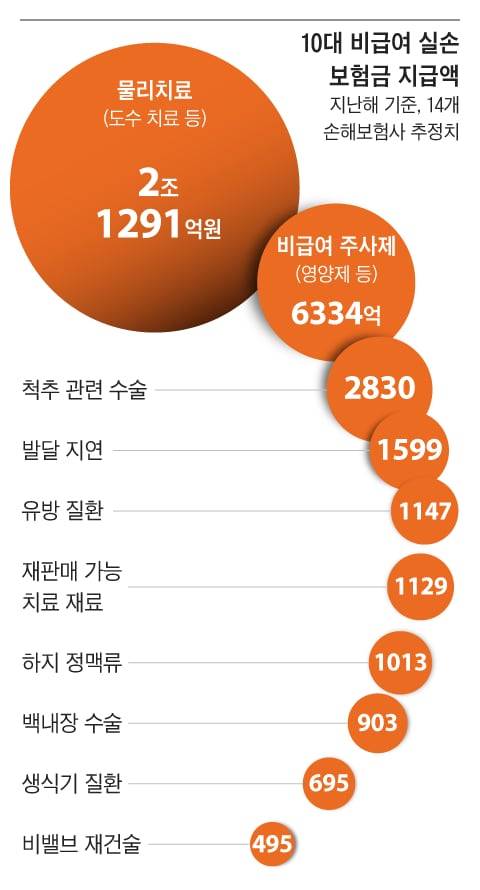
국민 4000만명이 가입해 ‘제2의 건강보험’으로 불리는 실손보험이 오히려 국민의 의료비 부담을 키우고 필수 의료도 망가뜨리고 있다는 목소리가 커지고 있다. 실손보험은 건강보험공단이 지급하지 않는 의료비(급여 중 본인 부담분+비급여)를 보장하는 상품이다. 국민 의료비 지출 부담을 줄이기 위해 설계됐지만, 정부의 제대로 된 관리 없이 방치되면서 의료 과다 이용을 부추기고 있다는 지적이다.
문제는 도수 치료, 비타민·무릎줄기세포 주사 같은 비급여 항목이다. 지난해 지급된 실손보험금 14조813억원 가운데 비급여 보험금이 57%(8조126억원)를 차지했다. 특히 건강보험이 보장하는 기본 물리치료(급여)에 실손보험이 보장하는 도수 치료(비급여)를 끼워 파는 방식 등의 ‘혼합 진료’가 횡행하면서 불필요한 진료가 크게 늘었다는 것이 전문가들의 분석이다. 서남규 건강보험공단 비급여관리실장은 “비급여 진료가 목적이 돼 급여 진료까지 팽창하고 전체 의료 수요가 증가하는 구조”라며 “실손보험 아래서 벌어지는 의료 남용 행태가 국민 전체의 부담으로 돌아오는 것”이라고 했다.
우리 국민의 의료비 지출은 OECD(경제협력개발기구) 주요국 가운데 가장 빠른 속도로 증가하고 있다. 2022년 우리나라 ‘GDP(국내총생산) 대비 경상의료비(국민이 쓴 의료비 총액) 비율’은 9.7%로, 처음 OECD 평균(9.2%)을 넘어섰다. 2016년 대비 증가율은 40.6%로, OECD 평균(5.7%)의 약 7배다. 인구 고령화와 함께 실손보험 등으로 인한 의료 과다 이용도 주요 원인으로 꼽힌다.
실손보험 때문에 필수 의료 공백이 가속화되고 있다는 지적도 나온다. 비급여 진료로 수익을 많이 올릴 수 있는 피부과·안과·성형외과·정형외과·재활의학과 등 개원의와 그렇지 않은 2·3차 병원의 내과·외과·산부인과·소아청소년과·응급의학과 등 ‘필수 의료’ 의사들 간 소득 격차가 벌어지고 있기 때문이다.
보통 상급종합병원에서 의료진 5명이 각종 의료 장비를 이용해 3시간 동안 대장암 수술을 할 때 받는 수가(건보공단이 병원에 주는 돈)가 약 250만원이다. 의사 또는 물리치료사 한 명이 30분 남짓 시행하는 도수 치료 10~20회 가격과 비슷하다. 필수 의료 건보 수가는 거의 오르지 않는데, 비필수 의료에선 경증 환자의 비급여 진료를 최대한 늘려 수익을 극대화할 수 있는 구조다. 서울 대학 병원의 한 소아청소년과 교수는 “상대적 박탈감을 느낄 수밖에 없고, 직업적 자긍심으로도 감당이 안 될 정도로 (소득) 격차가 커지면 자기 자리를 떠나게 되는 것”이라고 했다.
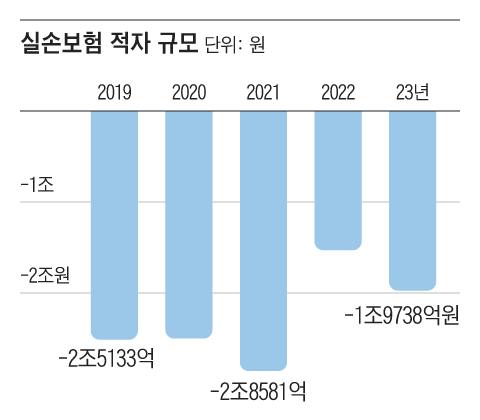
과다 의료 이용으로 지난해 실손보험 적자 규모는 1조9738억원에 달했다. 보험사 입장에선 상품을 팔면 팔수록 손해가 발생하자, 보험료를 인상하고 보장 영역도 줄이고 있다. 실손보험료는 2020년 이후 매년 7~14% 올랐다. 지난해까지 5년간 누적 상승률만 58%다. 보험 업계 관계자는 “비급여 진료가 꼭 필요한 환자들, 실손보험에 가입했지만 의료 이용량이 적은 평범한 가입자들이 피해를 보는 것”이라고 했다.
전문가들은 우선 지역별·병원별로 천차만별인 비급여 진료 가격을 정부가 관리·규제하고, 국민이 사전에 비교할 수 있도록 비급여 명칭·코드 사용도 의무화하자고 주장한다. 비급여 항목은 이용 횟수와 보장 한도를 설정해 상품 구조를 개편해야 한다는 목소리도 나온다.
김경선 보험연구원 연구위원은 “도수·체외충격파 치료, 비급여 주사료 등을 실손보험 보장 항목에서 제외하고, 실손보험 본인 부담률을 올리는 방안을 검토할 필요가 있다”고 했다.
Copyright © 조선일보. 무단전재 및 재배포 금지.
- “사상 최고 실적 내고도 2500명 해고” 모건스탠리 대거 감원
- 美·이란 긴장 완화 기대에…환율 1450원대로
- “동료 교수에 성폭행 당해” 폭로한 교수… 대법 “명예훼손 아냐”
- 김선태, 이틀 만에 충주시 채널 제쳤다... 광고 요청 쇄도도
- 확정일자 없어도 ‘상가 임차 현황서’ 발급…경매 때 권리 확인 쉬워진다
- 여성 관리자가 남성보다 연봉 더 받는다? 직급별·성별 연봉 공개한 은행권
- 증권사 발행어음 잔액 50조 돌파...은행 예·적금 지위 넘본다
- 월가 덮친 ‘사모대출’ 공포… AI 쇼크에 한국 금융주도 ‘휘청’
- 金총리 “2차 공공기관 이전, 수도권 잔류 최소화…나눠먹기 지양”
- [속보] 코스피·코스닥 10%대 급등...매수 사이드카 발동